
Qué es la atrofia muscular espinal y por qué es importante su detección temprana desde bebé
La atrofia muscular espinal (AME) es una enfermedad de causa genética que afecta al
sistema nervioso, particularmente al área que controla el movimiento voluntario. En ese
sentido, genera una pérdida de movimiento al cuerpo, ya que, a lo largo de la vida, atrofia
los músculos.
Existen cinco tipos de AME que se manifiestan en distintas etapas de la
vida. Independientemente en qué momento comiencen los síntomas, al ser una enfermedad
crónica y progresiva, resulta fundamental una detección temprana; sobre todo, en recién
nacidos y niños.
En estos últimos no solo se observan manifestaciones a nivel muscular,
sino que con el tiempo también se ven comprometidos los sistemas respiratorio,
óseo y digestivo; lo que requiere de un cuidado interdisciplinario con múltiples
profesionales de diferentes especialidades para garantizar una mejor calidad de vida.
Para poner en movimiento el cuerpo, la persona necesita generar órdenes que comienzan
en las neuronas motoras - o motoneuronas- en la corteza del cerebro, y envían la señal a
través de una prolongación llamada axón, que llega hasta la médula espinal. Allí, una
segunda neurona transmite la información hasta el músculo. En pacientes con AME, se ve
afectada la segunda motoneurona.

“Frecuentemente, la enfermedad aparece como retraso en las pautas motoras de desarrollo de los bebés y niños. Los chicos con AME no ven afectada su inteligencia o capacidad cognitiva, sino que los papás pueden observar que el bebe tiene pocos movimientos, no sostiene bien su cabeza o le cuesta gatear, sentarse o comenzar a caminar”.
Alejandro Bagliano
Director médico del Laboratorio Biogen en la Argentina (MN 103.130)
En ese sentido, existen cinco tipos de AME. En primer lugar, la tipo 1, que es la más severa
y se manifiesta entre el nacimiento y el sexto mes de vida. “La más frecuente de todas es la
tipo 1, que lamentablemente es la más severa. Normalmente, la sospecha clínica se da
cuando el bebé no logra las pautas de desarrollo”, indica Javier Muntadas Rausei,
especialista en Neuropediatría, referente del equipo de neurología infantil del Hospital
Italiano e integrante del grupo de trabajo de Enfermedades Neuromusculares de la
Sociedad Argentina de Neurología Infantil (MN 9221).
Luego, se encuentran tipos intermedios de la enfermedad tales como el 2 -que se inicia entre los 6 y 18 meses de vida-, en el cual el paciente puede lograr sentarse, pero no pararse o caminar. Cuando la AME se evidencia a partir de los 18 meses, el pequeño alcanza diferentes movimientos -con o sin ayuda- (tipo 3a) o logra caminar (tipo 3b). Por lo general, el tipo 3b comienza a percibirse luego de los 3 años. Por último, el tipo 4 comienza a manifestarse en la vida adulta y suele ser poco frecuente.
Los factores que
determinan la AME
“Es una enfermedad de causa genética que generalmente es provocada por la ausencia
completa del gen SMN1 o en forma más rara, la presencia de una sola copia
defectuosa (mutada) del mismo gen. Este gen es el responsable de producir una proteína
que evita que las neuronas motoras se degeneren y mueran”, señala Bagliano. Por esta
razón, su diagnóstico temprano es fundamental.
Si bien es una enfermedad poco frecuente, la AME es la causa más frecuente de mortalidad
infantil por causa genética”, destaca Muntadas Rausei.
Según números de la Asociación de Familias de la Atrofia Muscular Espinal (FAME), se
estima que la aparición de un nuevo caso de AME se da cada 6 mil a 10 mil recién nacidos,
en base a la población y la incidencia en el mundo. Es decir, la tasa de portación de
enfermedad va de 1 en 40 a 1 en 50, lo que implica, por ejemplo, que en una reunión en la
que hay 100 personas, 2 pueden llegar a ser portadoras de AME. Esto significa que pueden
portar el gen, pero no necesariamente padecer la enfermedad.
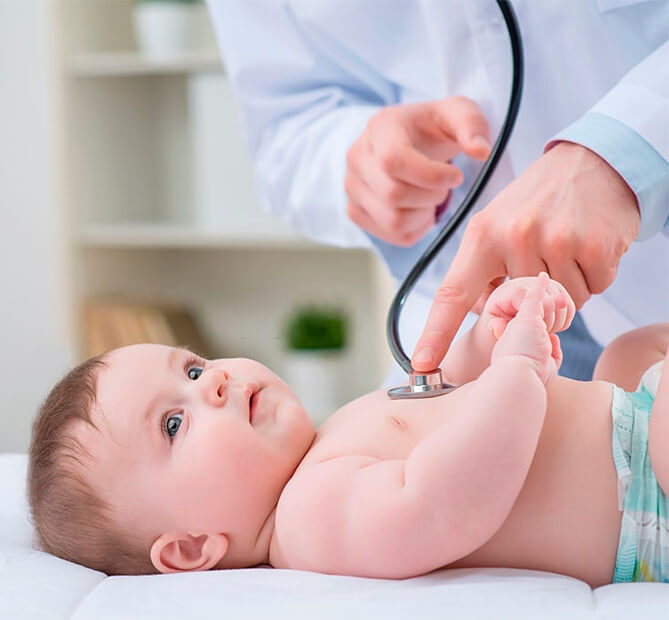
¿Cómo se detecta? El control pediátrico de rutina es el primer paso para evaluar que el
bebé continúa con las pautas de desarrollo según su edad. No todos los pequeños se
desarrollan al mismo tiempo, por lo que muchas veces no se le otorga relevancia a estos
síntomas.
Además, según aseguran los especialistas, la pesquisa neonatal (análisis de sangre) que se le realiza a los bebés recién nacidos es clave para la detección de la enfermedad. “Hoy la Argentina cuenta con programas de pesquisa temprana de enfermedades, incorporadas obligatoriamente por ley, que permiten en las primeras 48-72 horas de vida del recién nacido evaluar diferentes enfermedades. La mayoría de las enfermedades incluidas en la ley tienen una menor frecuencia de aparición que la AME. Se hace evidente entonces la necesidad de incorporar la atrofia muscular espinal al programa de detección temprana”, refuerza Bagliano.
Por qué es importante la detección temprana
Un diagnóstico precoz acerca rápidamente al paciente a los estándares de cuidado
necesarios, y la familia obtiene una respuesta a los cambios que observa.
Para colaborar con la difusión y conocimiento de la AME, el laboratorio Biogen elaboró una
serie de fábulas para que tanto papás como niños puedan compartir un momento de
reflexión en familia. A continuación, “Frágil como un budín, delicado como una flor,
rápido como una liebre”.
“Estos bebés no tienen síntomas y ya están perdiendo motoneuronas. Por eso es clave un diagnóstico precoz y un acceso a estándares de cuidado adecuados (respiratorio, nutricional y kinesiológico)”, apunta el especialista en Neuropediatría.

Frágil como un budín, delicado como una flor, rápido como una liebre.
Un vínculo único entre pacientes con AME, familiares y especialistas médicos para mejorar la calidad de vida
“A lo largo del tiempo se termina transformando en una gran familia, en la que nos
conocemos por años y acompañamos el crecimiento del paciente con AME. Nuestro
objetivo es la felicidad del niño y, en consecuencia, una mejor calidad de vida”, relata
Mariela Lucero, médica neuróloga infantil del Hospital de Niños Sor María Ludovica de La
Plata (MN 91903).
Una historia que comienza en un diagnóstico, muchas veces difícil y
complejo de comprender para aquellos papás y familiares que acompañan al pequeño, pero
que sin duda encuentra un espacio de resiliencia en el apoyo de un equipo multidisciplinario
de profesionales médicos. Dos claves: la detección temprana y oportunidad de acceder
a los estándares de cuidado.
El camino empieza en el diagnóstico. Para esto, la detección temprana en el hogar es fundamental. “La primera alerta es la hipotonía generalizada, donde el bebé no tiene fuerzas, es como blandito”, indica Vanina Sánchez, presidenta de la asociación civil sin fines de lucro FAME Argentina. En ese sentido, Lucero agrega que también puede percibirse que el niño no sostiene la cabeza, tiene un movimiento respiratorio raro, forma de tórax en campana y/o una succión más débil, especialmente en paciente tipo 1, donde los síntomas -generalmente- empiezan a los 3 meses.
En el tipo 2 resulta más complejo detectar la enfermedad durante los primeros meses, pero algunos de sus signos se distinguen a los 6 meses cuando comienzan a sentarse. “A algunos bebés con AME les cuesta quedarse sentados, y sobre todo al año cuando empiezan a caminar, no logran hacerlo”, detalla Sánchez. Y señala: “En AME tipo 3 los síntomas empiezan un poco más adelante, entre los 18 meses y 3 años de vida, donde los niños tal vez pudieron caminar, pero de repente comienzan a ser torpes en la caminata”. Generalmente, la consulta al pediatra comienza con frases tales como “se cae mucho”, “se lastima” o “le cuesta pararse”.
“Los cuidados le dan la posibilidad a la persona con AME de hacer cosas nuevas o de seguir haciendo lo que les gusta. Es la alegría y la paz de saber que no estás empeorando”
Vanina Sánchez
presidenta de la asociación civil sin fines de lucro FAME Argentina
“Nosotros creemos que la detección empieza en casa. Siempre le decimos a los papás que si sienten que algo no está bien, lo hablen con el pediatra e insistan; porque a veces puede pasar que los profesionales no tienen experiencia con este tipo de patologías”, destaca la presidenta de FAME Argentina.
Tras varias etapas de análisis clínicos, resulta común que el neurólogo sea el profesional encargado de confirmar el diagnóstico y transmitirlo al paciente y a la familia. “Siempre lo marco como un momento muy especial, no solo para el paciente -en caso de los chicos más grandes que ya son conscientes de lo que les pasa- sino también para la familia. Explicarles qué es la enfermedad, cómo se manifiesta, qué pronóstico tiene de acuerdo al tipo de AME y cuál es el abordaje terapéutico”, describe la coordinadora de enfermedades neuromusculares del Hospital De Niños Sor María Ludovica de La Plata.
El rol fundamental del equipo multidisciplinario
En ese sentido, la experta indica que el paso siguiente es explicar a la familia la importancia del trabajo en conjunto con un equipo multidisciplinario para que se puedan abordar todas las potenciales complicaciones que la enfermedad pueda generar. “Les explicamos que es casi obligatorio que el abordaje sea multidisciplinario porque la enfermedad es tan compleja que hace que cada uno de los especialistas trabaje de manera proactiva”, confirma Lucero.
El equipo está compuesto por profesionales de diferentes especialidades médicas, quienes trabajan junto al paciente y su familia. El neurólogo es el encargado de coordinar el equipo multidisciplinario, mientras que un neumonólogo evalúa la función respiratoria del paciente y trabaja en estrecha relación con el kinesiólogo respiratorio; quien también toma algunas pruebas de la función respiratoria y enseña a los papás a realizar ciertos ejercicios, como por ejemplo, la asistencia de la tos.
“Son niños que tal vez reciben tres veces por semana la visita de un kinesiólogo para hacer ejercicios, ya que es muy importante que el cuerpo no forme retracciones y no desarrolle enfermedades respiratorias continuas”, subraya Sánchez.
Sumado a esto, otros integrantes médicos participan en el equipo de “rehabilitación física”, el cual está conformado por un médico fisiatra y un kinesiólogo motor (estimula la movilidad del paciente). Además, los médicos nutricionistas también realizan su aporte a los estándares de cuidados, ya que muchas veces los pacientes tienen debilidad para ingerir alimentos y necesitan lograr una nutrición acorde a su situación.
Un trabajo en conjunto
con la familia
Una de las cuestiones más importantes a la hora de recibir el diagnóstico es el aporte y
apoyo continuo de los familiares hacia la persona con AME. “Lo ideal es que nuestro
paciente sea nuestro objetivo como equipo, pero también vamos a necesitar la
colaboración de la familia frente a las complicaciones que puedan surgir”, asegura
Lucero.
Desde su experiencia, Sánchez revela que en el día a día “la rutina de un niño con AME es
la misma con respecto a otros niños, con la diferencia de que en casa también hay un
montón de rutinas, como, por ejemplo, la prevención y el tratamiento”.
“Es una enfermedad sobre la que hay que instruirse, hay que conocerla, ya que el futuro de
la familia con niños con AME será diferente. Hay que ordenarse y saber cuál va a ser el
equipo de profesionales que va a seguir el tratamiento, debido a que las posibilidades
futuras son infinitas para el pequeño”, confía la presidenta de FAME.
Para esto, la especialista en neurología infantil afirma que se realizan controles médicos por
lo general cada 2 meses en pacientes con AME tipo 1, y dos veces al año -en promedio- en
pacientes con AME tipo 2 y 3.

“La diferencia en un paciente que no es tratado con el equipo multidisciplinario del que sí lo es, es enorme”, asevera Lucero.
De hecho, décadas atrás, los estándares de cuidados para personas con AME no se encontraban normalizados y organizados. En ese momento, los pacientes eran tratados con cuidados principalmente paliativos. A partir de 1995, momento en el que se descubre el gen con defecto que produce la enfermedad, comienzan a surgir los estándares de cuidados multidisciplinarios.
La importancia de ámbitos que se adapten a AME
Una de las principales preocupaciones que surgen en cuanto a la educación de los niños
con AME es la adaptación de los espacios. “En líneas generales, las escuelas están muy
poco preparadas para AME. Hay varias barreras. La primera es arquitectónica: rampas,
ascensores o alguna forma de ascenso que no sea escalera”, especifica Sánchez.
Por otra parte, los pacientes con AME tipo 1 y 2 concurren a la escuela con un
acompañante. “Si bien es algo coordinado por la familia, existe una barrera en la que
muchos colegios no aceptan niños que asistan con acompañantes. La escuela debería
ser el primer lugar de inclusión”, enfatiza la representante de FAME Argentina. Asimismo,
en muchas ocasiones el transporte público no está adaptado para que las familias
carguen la silla de ruedas.
Un diagnóstico temprano, un equipo multidisciplinario que trabaje en conjunto con el
paciente y su familia y un mayor compromiso de la sociedad para generar nuevas
oportunidades resultan tres ejes fundamentales para mejorar la calidad de vida de las
personas con AME.
Para colaborar con la difusión y cuidados de la atrofia muscular espinal, el laboratorio
Biogen desarrolló la fábula “La estación en lo alto de la colina” para que tanto mamás y
papás como niños y adolescentes puedan compartir un momento de reflexión en familia.
“El niño con AME -y su familia- debe hacer un doble o triple esfuerzo porque necesita el acompañamiento y la asistencia; y necesita armar toda una estrategia para decir ‘voy a la facultad o la escuela’. Pero no puedo elegir la escuela o facultad que quiere, tiene que elegir la que está adaptada. Lo mismo sucede en un trabajo”, concluye Vanina Sánchez


La estación en lo alto de la colina
La importancia de una rutina individual para el crecimiento y desarrollo de un paciente con AME
“No hay una rutina para AME, hay una rutina individual para cada paciente con AME de
acuerdo a su estadío”, asevera José Corderi, kinesiólogo y jefe de la Unidad de
Rehabilitación Kinésica del Instituto de Neurociencias de la Fundación Favaloro (MN 3272).
Dentro de los cuidados integrales que un paciente con AME lleva a cabo en el desarrollo de
su vida, es necesario que la rutina esté diseñada según sus gustos y condición. “El
programa de alimentación que le organizo al paciente es como un ‘traje hecho a medida’,
porque no tiene que luchar contra lo que le gusta”, indica
Nélida Ferradas, médica pediatra
especialista en el área nutricional (MN 57157).
Para acceder a los estándares de cuidado, conformar un equipo multidisciplinario es el
primer paso. Allí, un grupo de profesionales -de diferentes especialidades- evalúa la
situación del paciente con AME y su tipo (1,2,3 o 4). En primer lugar, el médico neurólogo
es quien transmite el diagnóstico y analiza junto a sus colegas cuál es la mejor rutina de
cuidados para dicho paciente.
En ese sentido, un especialista en kinesiología motora es el encargado de brindar una
rutina del movimiento al paciente con AME. “Una rutina implica ayudarle a mover lo que
no puede mover, ayudarlo a alinearse, ya que cuidamos mucho la postura, tratar de
realizar trabajo activo sin cansarlo y ayudar a la familia en el proceso”, expresa Corderi. Sin
embargo, el especialista en enfermedades neuromusculares aclara: “No podemos prometer
que el paciente va a ganar fuerza con la rutina, ya que con AME los músculos se van
denervando”.

“Hay que entender la enfermedad. No es un problema de debilidad porque no se utiliza el músculo, sino que hay una debilidad por una enfermedad (AME) que afecta las neuronas motoras y, en consecuencia, hace que los músculos no tengan fuerza”,
José Corderi
kinesiólogo y jefe de la Unidad de Rehabilitación Kinésica del Instituto de Neurociencias de la Fundación Favaloro (MN 3272).
Una de las cuestiones que el experto destaca es la importancia de transmitir al paciente
su situación en particular. Por ejemplo, a un joven con AME tipo 3 resulta primordial
transmitirle qué movimientos y rutinas puede realizar para no lastimar su cuerpo.
Por otro lado, en los pacientes con AME tipo 1 el cuidado y manejo kinesiológico es
pasivo, donde poco a poco, el especialista comienza a mover su cuerpo. “En pacientes con
AME tipo 2 cuidar la postura es una de las cuestiones que más nos ocupamos porque al
crecer, se puede torcer la espalda”, explica el kinesiólogo.
Para esto, Corderi sugiere que lo ideal es que el paciente asista a sus controles dos veces
por año, para ver cómo continúa su crecimiento. No obstante, este seguimiento puede
tornarse más complejo en personas en etapa adolescente o adulta.
“Los pacientes con AME
de chicos van a los controles porque los papás los llevan, pero muchas veces en la edad
adulta no tanto”, señala. En esa línea, el experto asegura que desde el grupo
multidisciplinario “se trata de entender el contexto del paciente y manejar este contexto
en equipo”.
Cómo se presenta el sistema muscular y óseo en pacientes con AME
personas que manifiestan alteraciones en los movimientos sus huesos crecen, pero los músculos no se estiran de igual manera, y allí comienzan a surgir determinadas deformaciones. “Por ejemplo, se puede subluxar una cadera, se tuerce la espalda, empieza a haber acortamiento en las piernas, entre otras cuestiones”, detalla el jefe de la Unidad de Rehabilitación Kinésica del Instituto de Neurociencias de la Fundación Favaloro.
Una recomendación clave para Corderi es que “más no es necesariamente mejor, ya que el sobreejercicio puede lastimar”. Además, resulta importante que los profesionales de la salud colaboren con el diagnóstico temprano de AME ante una consulta. “Yo les pido a mis colegas que deriven. Cualquier cosa extraña que vean, llamen a un neurólogo y despejen la duda”, invita el especialista en enfermedades neuromusculares.
“El kinesiólogo realiza el control para ir viendo esos cambios y ayudar al paciente a ver qué tratamiento necesita. Vamos estimulando de a poquito, alineando la espalda, elongando y cuidando el contexto. Si no tenemos cuidado y nos equivocamos, podemos lastimar los músculos”, refuerza el experto.
Un programa de nutrición y alimentación equilibrada
Por otra parte, los cuidados nutricionales de los pacientes con AME son un aspecto a
trabajar por parte del equipo multidisciplinario. Al respecto, Ferradas pone atención en
distintas enfermedades alimenticias, como por ejemplo, la obesidad en niños y/o
adolescentes. “Insisto mucho con una alimentación y nutrición equilibradas a los papás,
ya que el chico va a estar mucho mejor, más saludable y va a tener una mejor calidad de
vida”, comenta la médica pediatra.
En ese sentido, la especialista aclara que los hidratos de carbono simples colaboran con
una dieta menos equilibrada; no así los hidratos de carbono complejos, los cuales ayudan a
la regulación del azúcar en sangre.
“Los adultos por ahí no sabemos y queremos ser amorosos, regalamos cosas dulces y así
se pueden generar patologías como la diabetes, la obesidad y las comorbilidades. En lugar
de ayudar y acompañar, sin querer, podemos enfermar al niño”, manifiesta Ferradas.
Por este motivo, una rutina de alimentación equilibrada cobra especial sentido en
personas con AME. Cuestiones como sus gustos y preferencias, lo que necesita según su
condición y la disponibilidad de los papás para acompañar en los cuidados se transforman
en características centrales a la hora de llevar a cabo un programa integral de nutrición.
“Los papás tienen que ir aprendiendo su lenguaje y su rutina”, confirma la experta en
nutrición.
En cuanto al cuidado del tracto deglutorio, la profesional recomienda que se incorporen
líquidos más espesos y trozos más pequeños de alimentos. “Los espesantes principalmente
son para que el alimento no regurgite (expele por la boca) porque eso puede generar
microaspiraciones, ya que el alimento puede irse para el pulmón y generar una infección”,
describe Ferradas.
En el caso de paciente con AME tipo 1, dicha cuestión se observa y analiza en mayor
detalle por parte del equipo multidisciplinario. Para ello, se realiza un estudio de toda el área
deglutoria del paciente, que comienza en la boca. A continuación, el profesional evalúa la
situación y realiza una rutina de alimentación de buena calidad nutritiva.
“Siempre les comento -a los familiares- que, así como ellos van al neurólogo y llevan a cabo todas las recomendaciones que el especialista les dice, también es importante que tengamos una consulta periódica con los especialistas en nutrición hasta que se aprenda la mejor rutina de alimentación para el niño. Los primeros que tienen que estar instruidos en esto son los papás”, confirma la médica pediatra.

Para colaborar con la difusión sobre los cuidados de AME, el laboratorio Biogen creó la fábula “Nunca renuncies a tus propios sueños”, para que tanto mamás y papás como niños y adolescentes puedan compartir un momento de reflexión en familia.
“Es muy importante que los papás entiendan esto porque ese paciente con AME tiene una mejor calidad de vida cuando está mejor alimentado. No porque tal vez se alimente mal, sino porque las combinaciones de alimentos no son las que necesita el paciente a su edad y condición”.
Nélida Ferradas
Médica pediatra especialista en el área nutricional (MN 57157).

Nunca renuncies a tus propios sueños
Tiene AME y pese a su límite físico, su alma le deja experimentar más
“Mi cuerpo me limita físicamente pero mi alma me deja experimentar más metas”,
describe Sasha Pallero. A los cuatro años le diagnosticaron AME tipo 3. Tras el avance de
la enfermedad, a los nueve años le dijeron que no volvería a caminar. Con 23 años, la joven
estudia medicina y se prepara para convertirse en profesional. “Mi meta es tener la mayor
independencia posible -con lo poco que tengo- y poder recibirme y sentirme bien conmigo
misma”, asegura.
Sasha nació en la ciudad de 25 de Mayo, situada en el centro-norte de la provincia de
Buenos Aires. Durante la niñez, sus papás notaron que se caía con constancia, sin
explicación alguna, mientras sus piernas quedaban marcadas por los golpes. “Me caía sin
explicación y tenía siempre las piernas lastimadas porque me decían ‘mantenete’ y se me
aflojaban y caía”, recuerda.
“El último estudio que me hicieron fue una biopsia muscular y con eso pudieron darme el diagnóstico de AME. No sabían si clasificarme tipo 2 o tipo 3 porque yo estaba caminando pero tenía signos de tipo 2 y tipo 3”, señala Sasha Pallero
En ese momento, la familia decidió consultar a un especialista para despejar las dudas.
“Tuve caídas inexplicables, entonces mis papás me llevaron al médico. Como en mi pueblo
no teníamos muchos especialistas ni mucho conocimiento, nos derivaron al Hospital de
Niños Sor María Ludovica de La Plata, donde estuve internada dos meses y me hicieron un
montón de estudios”, relata la joven. Tras varios análisis y observaciones, finalmente los
profesionales hallaron el diagnóstico.

Una enfermedad de causa genética que afecta al sistema nervioso y genera pérdida de
movimiento en el cuerpo, debido a que, a lo largo del tiempo, atrofia los músculos. En el
mes de la concientización sobre la Atrofia Muscular Espinal, los profesionales destacan
la importancia de una detección temprana y la posibilidad de acceso a los estándares de
cuidado para los pacientes.
En relación, Carolina Oliveto, psicóloga (MN 63677) y directora general de Programas de
ALAPA indica que la consolidación del diagnóstico es un paso fundamental para la
planificación de vida de los pacientes y familiares. “Habiendo llegado al diagnóstico ya se
gana mucho tiempo. Ya tiene nombre y apellido lo que le pasa al paciente, que es parte de
su identidad, y que a partir de ahora todo lo que puede hacer es en favor de mejorar su
calidad de vida. Cuando uno tiene un diagnóstico puede pensar en una planificación
de vida”, asegura.
Conocer el diagnóstico de AME no solo puede resultar una noticia abrumadora para los
papás y pacientes, sino que también se transforma en un cambio de hábitos y cuidados
dentro del hogar. “Hay una reestructuración familiar total porque el diagnóstico irrumpe y
cambia muchísimo. La odisea desde que empiezan los síntomas hasta que llega el
diagnóstico puede tardar muchos años. Y uno celebra que llegue ese diagnóstico. Pero una
vez que llega tenés que saber cómo es la enfermedad y pensar en el pronóstico. Es una
gran angustia y un gran shock para la familia”, explica Oliveto.
“Mi familia quedó en shock porque en mi historia familiar no encontramos a nadie con un
diagnóstico de AME en todo nuestro árbol. Al principio mis papás dijeron: ‘¿Pero por qué?’.
Encima que te digan que tu hija tiene una enfermedad que no tiene cura ni tampoco
tratamiento, porque en ese momento no tenía tratamiento, solamente teníamos
rehabilitación y esperar a que la enfermedad avance”, explica Sasha.
Una rutina con nuevos hábitos
Tras el diagnóstico de AME, la rutina de Sasha poco a poco comenzó a cambiar. Allí,
distintos profesionales empezaron a intervenir en sus cuidados y actividades de
rehabilitación. “Empecé a asistir a kinesiología, además de mi rutina de ir al jardín. Me
acuerdo de mis primeras sesiones en kinesiología yo no sabía para qué eran. Hasta que
cuando después dejé de caminar me explicaron bien lo que tenía”, detalla. A los nueve
años, la niña conoció y comprendió su situación, ya que la enfermedad avanzaba y le
impedía poder caminar.
“La enfermedad sigue avanzando, ahora no tanto, pero ya avanzó todo miembro inferior y
afectó un poco lo que es miembro superior. Me costó mucho conectar mi cuerpo conmigo
misma, es lo que me ancló y me lleva a pensar ‘hoy es un día nuevo, qué vamos a hacer o
qué meta vamos a ponernos’”, cuenta la joven.
Actualmente, Sasha también lleva a cabo diferentes cuidados de nutrición. “Es muy
importante que nosotros aprendamos a nutrirnos porque no requerimos los mismo
nutrientes que todos ni tampoco la misma cantidad. Además, nuestros músculos necesitan
estar bien nutridos para que no se debiliten”, expresa.
Y agrega: “Por ejemplo, no sabemos cómo bajar de peso o algunos son súper delgados y
no pueden subir de peso. Siempre nuestra duda es qué tenemos que hacer para
alimentarnos”.
En cuanto al acompañamiento psicológico, la especialista en enfermedades poco
frecuentes enfatiza sobre la comunicación entre el paciente y sus familiares. “Me parece
importante fomentar y fortalecer la importancia de poder hablar, de la comunicación, la
autonomía y poder darle lugar al deseo del paciente. Sobre todo porque cada paciente
tiene su particularidad, sus gustos y sus deseos. Cada uno tiene que ir haciendo su propio
camino, donde la singularidad no se tiene que perder”, confirma.
Y remarca Oliveto: “Siempre es importante poder darle a un paciente toda la información. La
frustración no se puede evitar. Para mi lo fundamental es un grupo de pares, que los
pacientes se puedan encontrar con personas que les pasa lo mismo. Eso alivia siempre”
Comunicar las barreras
Una de las barreras que enfrentó Sasha durante su niñez y adolescencia fue la adaptación
a su condición. La silla de ruedas que utiliza a diario para trasladarse necesita un correcto
acceso por rampas a los establecimientos. “La accesibilidad, la charla con los maestros y
los compañeros tiene que estar garantizada”, asevera Oliveto.
En ese sentido, tanto la escuela como la universidad recibieron el pedido y adaptaron las
edificaciones a la condición de la joven.

“Fui a una escuela pública de mi pueblo que tenía
tres pisos, y en la segunda planta se cursaba el secundario. Yo no tenía baño para
personas con discapacidad, no tenía una rampa accesible con el ángulo que tenía que
llevar. Hicimos un amparo y se adaptó un baño y el salón, pusieron un ascensor, se
hizo la rampa de nuevo y se habilitaron los accesos al patio con rampas”, precisa. Por
esta razón, la estudiante universitaria remarca la importancia de comunicar las barreras.
“Siempre encontrás barreras en todos lados. Hay que comunicarlas para que las demás
personas sepan cuáles son tus barreras. Necesitamos lo mismo que cualquier otra
enfermedad en silla de ruedas”, Sasha Pallero
Finalmente, Sasha invita a los pacientes con AME y familiares que colaboran en su
desarrollo a sumergirse en nuevas aventuras: “A los papás les diría que dejen volar al niño
con su imaginación. Siempre hay alguna herramienta que se puede adaptar para que
podamos tener la vida que deseamos. Para una chica o chico que tenga AME, mi
mensaje es que no se limite, sueñe en grande y que después vea cómo se van
acomodando las cosas”.
En el mes de la concientización sobre la Atrofia Muscular Espinal, el laboratorio Biogen
invita a mamás, papás, niños y adolescentes a compartir un momento de reflexión en familia
para conocer más sobre los cuidados de AME. A continuación, la fábula “Un partido con
cerezas”.

Un partido con cerezas
12 historias de hadas para conocer la
Atrofia Muscular Espinal
Bajo el título “Lupo nos habla de la AME”, doce cuentos de hadas dedicados a niños, niñas, adolescentes y padres buscan concientizar y generar visibilidad sobre AME. Una enfermedad que afecta en distintas etapas de la vida, tanto la niñez, primera infancia, como en la edad adulta y representa la causa genética más común de muerte infantil.
Las historias escritas por el reconocido psicólogo italiano Jacopo Casiraghi tienen como protagonista a Lupo, un lobo que experimenta diferentes aventuras junto a otros animales del bosque. Allí, se destaca la importancia de valores tales como inclusión, resiliencia y superación de obstáculos.
Cada fábula cuenta con su versión escrita y audiolibro, las cuales fueron diseñadas y editadas por el laboratorio Biogen. Además, esta iniciativa posee el apoyo de distintas asociaciones de pacientes y sociedades científicas como FAME Argentina, FAME Chile y FAME Uruguay. A continuación, 8 historias para escuchar en familia.

La magia más importante de todas

El Corazón del Bosque

La piel del lobo

Plantina

Rafting para ratones

Los tres hermanos Carpa

Una pequeña esperanza

Azul






